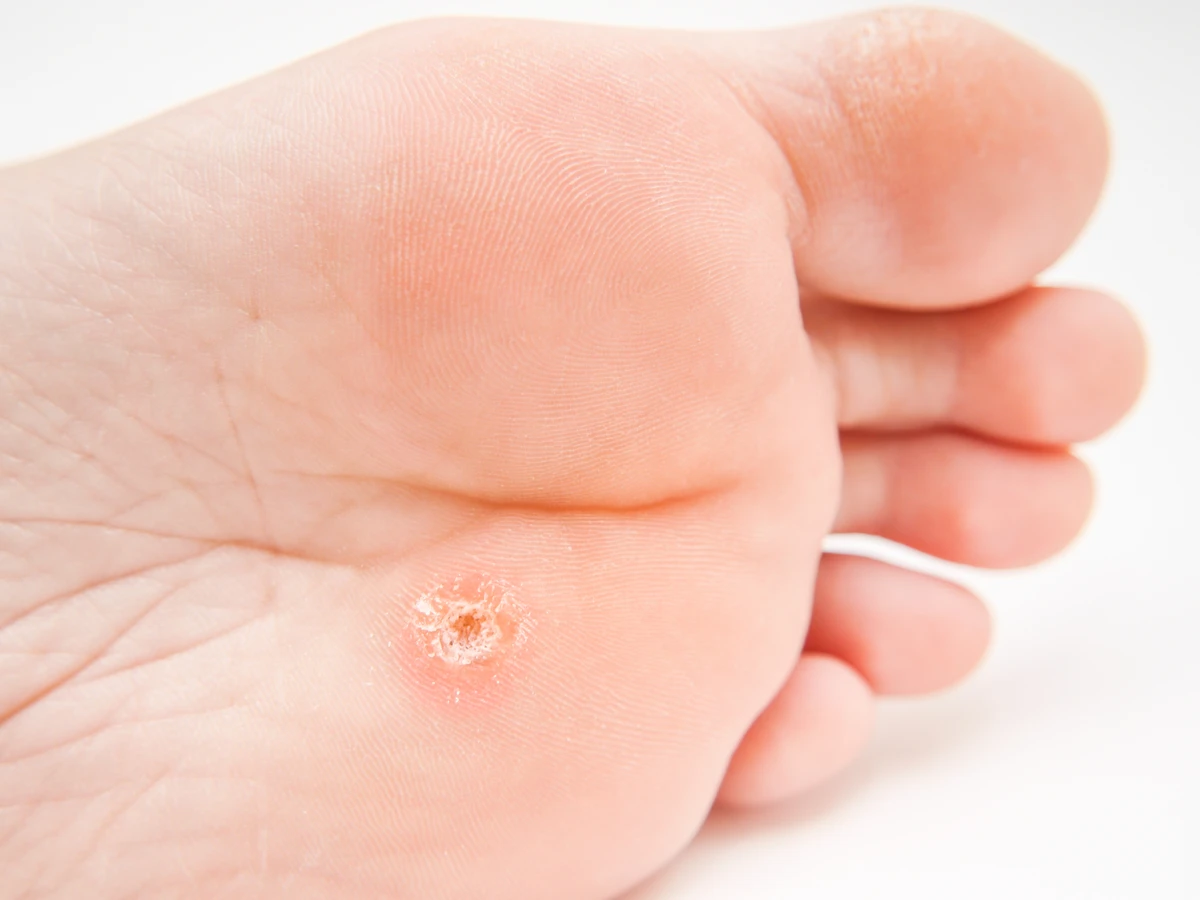
Kurzajki, znane również jako brodawki, to nieestetyczne i często uciążliwe zmiany skórne, których geneza tkwi głęboko w świecie mikrobiologii. Ich powstawanie jest ściśle związane z infekcją wywołaną przez specyficzny rodzaj wirusów – wirusa brodawczaka ludzkiego, w skrócie HPV (Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a każda z nich ma predyspozycje do atakowania określonych obszarów skóry i błon śluzowych, manifestując się w postaci kurzajek. Samo zakażenie wirusem HPV nie zawsze musi prowadzić do pojawienia się widocznych zmian. Wiele osób jest nosicielami wirusa, lecz ich układ odpornościowy skutecznie radzi sobie z jego eliminacją, zanim zdąży on wywołać jakiekolwiek objawy. Jednak w momencie, gdy odporność jest osłabiona, na przykład z powodu stresu, choroby, niedoborów żywieniowych czy przyjmowania leków immunosupresyjnych, wirus może swobodnie namnażać się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i tworzenia charakterystycznych brodawek.
Wirus HPV jest niezwykle powszechny i łatwo przenosi się między ludźmi, co czyni kurzajki schorzeniem, na które narażony jest praktycznie każdy. Transmisja zazwyczaj odbywa się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z powierzchniami, na których wirus przeżył. Szczególnie sprzyjające warunki do jego rozwoju panują w miejscach wilgotnych i ciepłych, takich jak baseny, sauny, szatnie sportowe czy ogólnodostępne prysznice. Wirus wnika do organizmu przez mikrourazy i uszkodzenia naskórka, które mogą być niewidoczne gołym okiem. Po wniknięciu do komórek naskórka, wirus HPV wykorzystuje ich mechanizmy do własnego namnażania, co prowadzi do przerostu tkanki i powstania brodawki. Czas inkubacji, czyli okres od zakażenia do pojawienia się widocznych zmian, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. Zrozumienie tego mechanizmu jest kluczowe dla skutecznego zapobiegania i leczenia kurzajek.
Jakie czynniki sprzyjają powstawaniu kurzajek u ludzi?
Oprócz bezpośredniego kontaktu z wirusem HPV, istnieje szereg czynników, które znacząco zwiększają ryzyko zachorowania i rozwoju kurzajek. Osłabiona odporność jest tu z pewnością kluczowym elementem. Kiedy nasz układ immunologiczny nie działa w pełni sprawnie, staje się mniej zdolny do zwalczania infekcji wirusowych, w tym tych wywoływanych przez HPV. Czynniki takie jak przewlekły stres, niedobór snu, niezdrowa dieta uboga w witaminy i minerały, a także niektóre choroby przewlekłe, mogą prowadzić do obniżenia poziomu obronności organizmu. Szczególnie narażone są osoby z chorobami autoimmunologicznymi lub przyjmujące leki immunosupresyjne po przeszczepach organów.
Istotne znaczenie ma również wiek. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są bardziej podatne na zakażenia wirusem HPV i rozwój kurzajek. Podobnie osoby starsze, u których naturalnie następuje pewne osłabienie funkcji immunologicznych, mogą być bardziej narażone. Innym ważnym czynnikiem jest wilgotne środowisko. Jak wspomniano wcześniej, wirus HPV doskonale rozwija się w ciepłych i wilgotnych warunkach. Dlatego osoby często korzystające z basenów, siłowni, klubów fitness, a także pracujące w wilgotnych pomieszczeniach, są bardziej narażone na zakażenie. Noszenie obcisłego obuwia, które powoduje nadmierne pocenie się stóp, również może sprzyjać powstawaniu kurzajek na stopach, znanych jako brodawki podeszwowe.
- Osłabienie układu odpornościowego z powodu chorób przewlekłych lub terapii immunosupresyjnych.
- Niedobory witamin i minerałów w diecie, które wpływają na funkcjonowanie systemu immunologicznego.
- Częste narażenie na kontakt z wirusem HPV w miejscach publicznych o podwyższonej wilgotności.
- Drobne urazy i skaleczenia skóry, które stanowią bramę wejścia dla wirusa.
- Długotrwały stres i brak wystarczającej ilości snu, prowadzące do obniżenia odporności.
- Noszenie nieprzewiewnego obuwia i skarpet, które sprzyjają nadmiernemu poceniu się stóp.
Jak wirus HPV prowadzi do powstawania kurzajek na skórze?
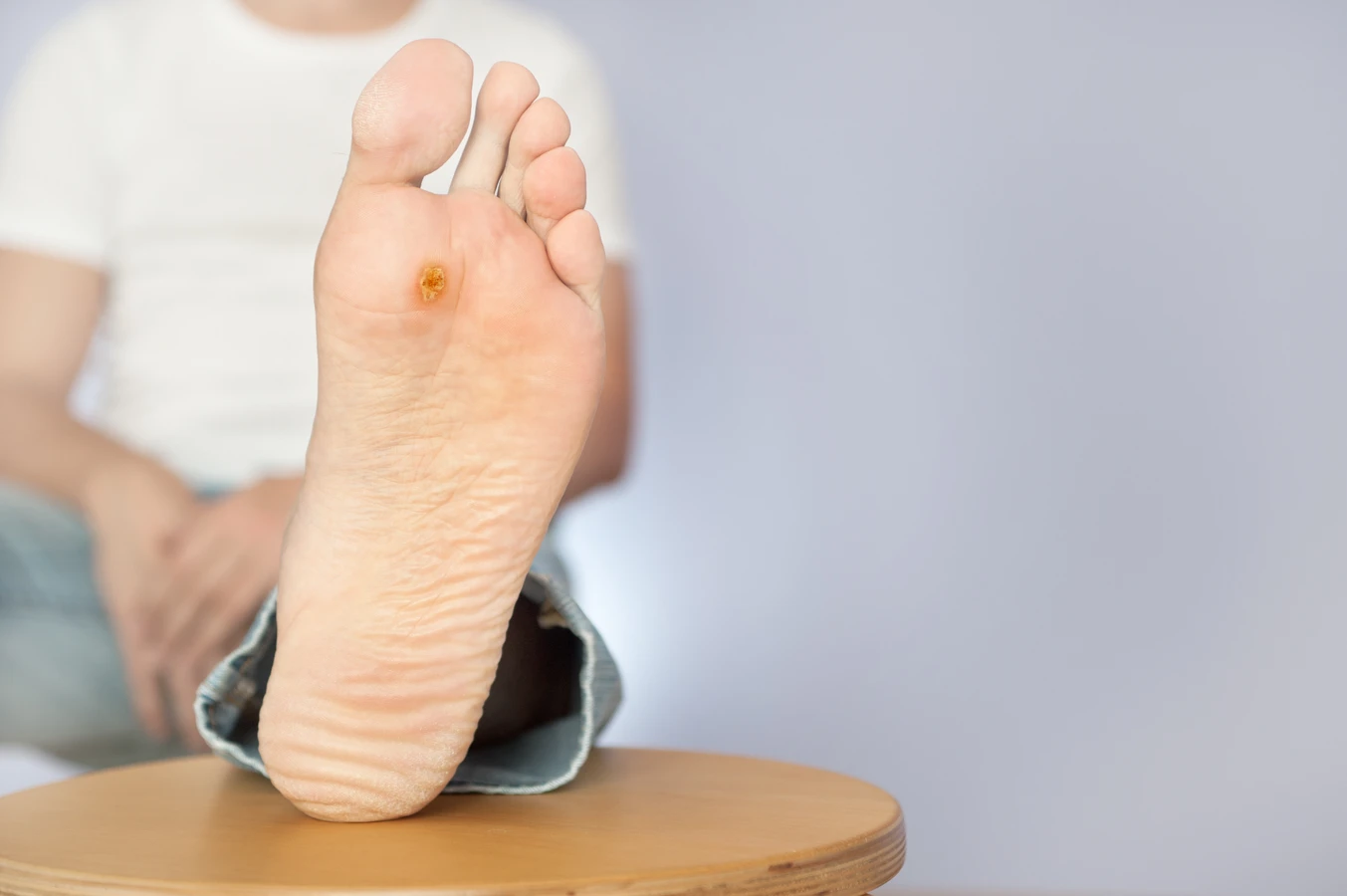
Proces dojrzewania i różnicowania komórek naskórka jest również zaburzony przez infekcję wirusową. Komórki, które normalnie migrowałyby ku powierzchni skóry, dojrzewając i ostatecznie złuszczając się, w przypadku infekcji HPV zatrzymują się na wcześniejszych etapach rozwoju, gromadząc się w warstwie rogowej. W efekcie powstaje pogrubienie naskórka, które klinicznie obserwujemy jako brodawkę. Różne typy wirusa HPV mają tendencję do infekowania różnych typów komórek i różnych lokalizacji na ciele, co tłumaczy, dlaczego kurzajki mogą pojawiać się w różnych miejscach i mieć nieco odmienny wygląd. Na przykład, wirusy HPV typu 1 i 2 często powodują brodawki zwykłe na dłoniach i stopach, podczas gdy inne typy mogą być odpowiedzialne za kurzajki na twarzy czy narządach płciowych.
Zrozumienie przenoszenia się kurzajek i ich rozprzestrzeniania
Kurzajki są chorobą zakaźną, a wirus HPV odpowiedzialny za ich powstawanie jest niezwykle łatwy do przeniesienia. Podstawową drogą transmisji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Jeśli ktoś ma kurzajkę, a inna osoba dotknie tej zmiany, a następnie dotknie swojej skóry, istnieje ryzyko przeniesienia wirusa. Szczególnie podatne są miejsca z uszkodzoną skórą, takie jak drobne skaleczenia, zadrapania czy otarcia, które stanowią otwartą „bramę” dla wirusa.
Drugim ważnym sposobem rozprzestrzeniania się wirusa jest kontakt pośredni, czyli przez skażone przedmioty i powierzchnie. Wirus HPV potrafi przetrwać poza organizmem człowieka przez pewien czas, zwłaszcza w wilgotnym i ciepłym środowisku. Dlatego tak łatwo dochodzi do zakażeń w miejscach publicznych. Do takich miejsc należą przede wszystkim:
- Baseny i aquaparki, gdzie wilgotność jest wysoka, a ludzie chodzą boso.
- Sztafety i sale gimnastyczne, zwłaszcza w miejscach wspólnego użytku jak prysznice czy przebieralnie.
- Sauny i łaźnie parowe, gdzie panuje wysoka temperatura i wilgotność.
- Miejsca wspólnego użytku jak podłogi w hotelach czy maty do ćwiczeń.
Wirus może również przenosić się poprzez współdzielenie przedmiotów osobistych, takich jak ręczniki, klapki czy nawet przybory do pielęgnacji paznokci, jeśli nie są one odpowiednio dezynfekowane. Ważne jest również autoinokulacja, czyli przenoszenie wirusa z jednego miejsca na ciele na inne przez tę samą osobę. Drapanie kurzajki, a następnie dotykanie innej części skóry, może spowodować pojawienie się nowych zmian. Dlatego tak istotne jest unikanie drapania i manipulowania przy istniejących kurzajkach.
Główne miejsca powstawania kurzajek i ich charakterystyczne cechy
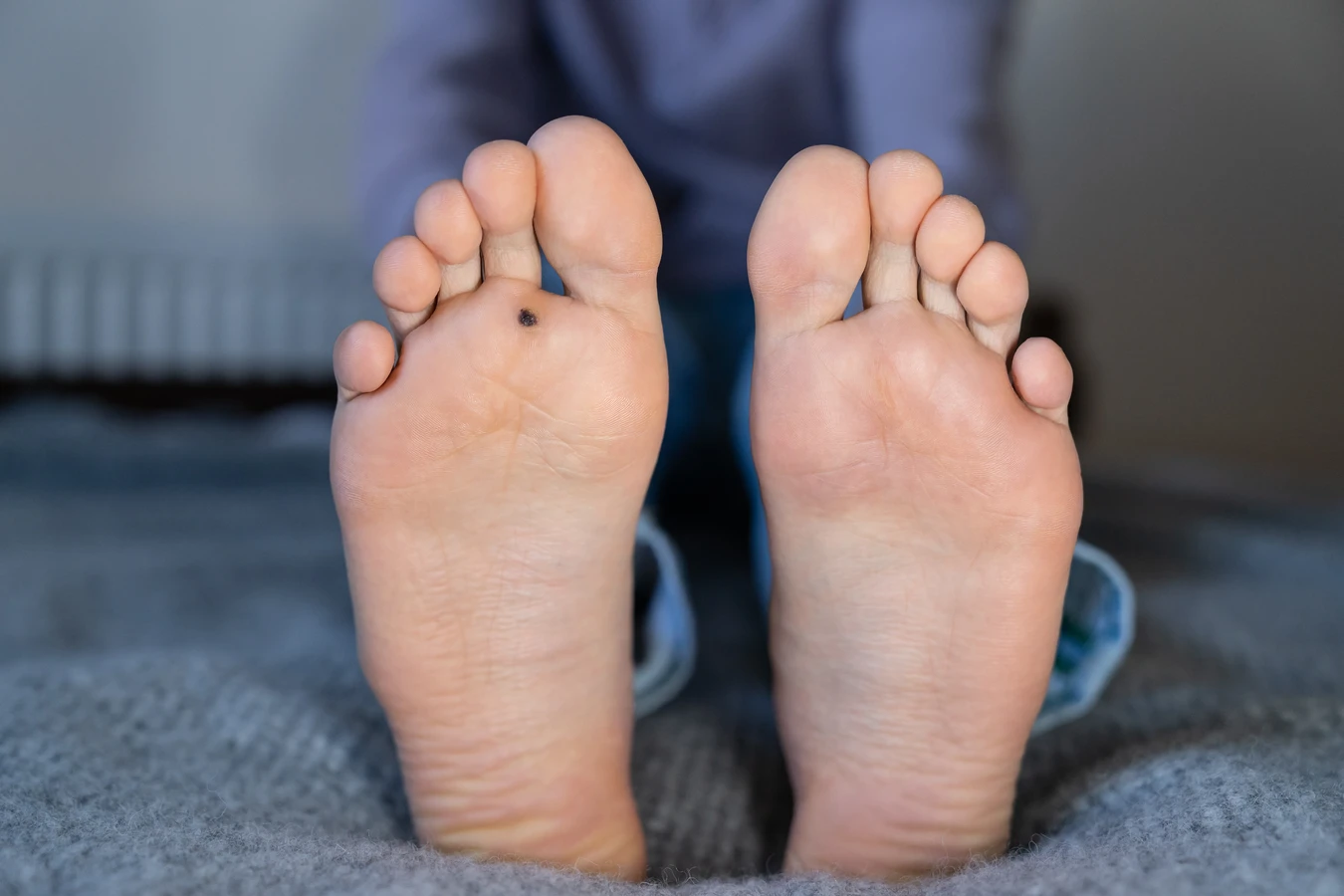
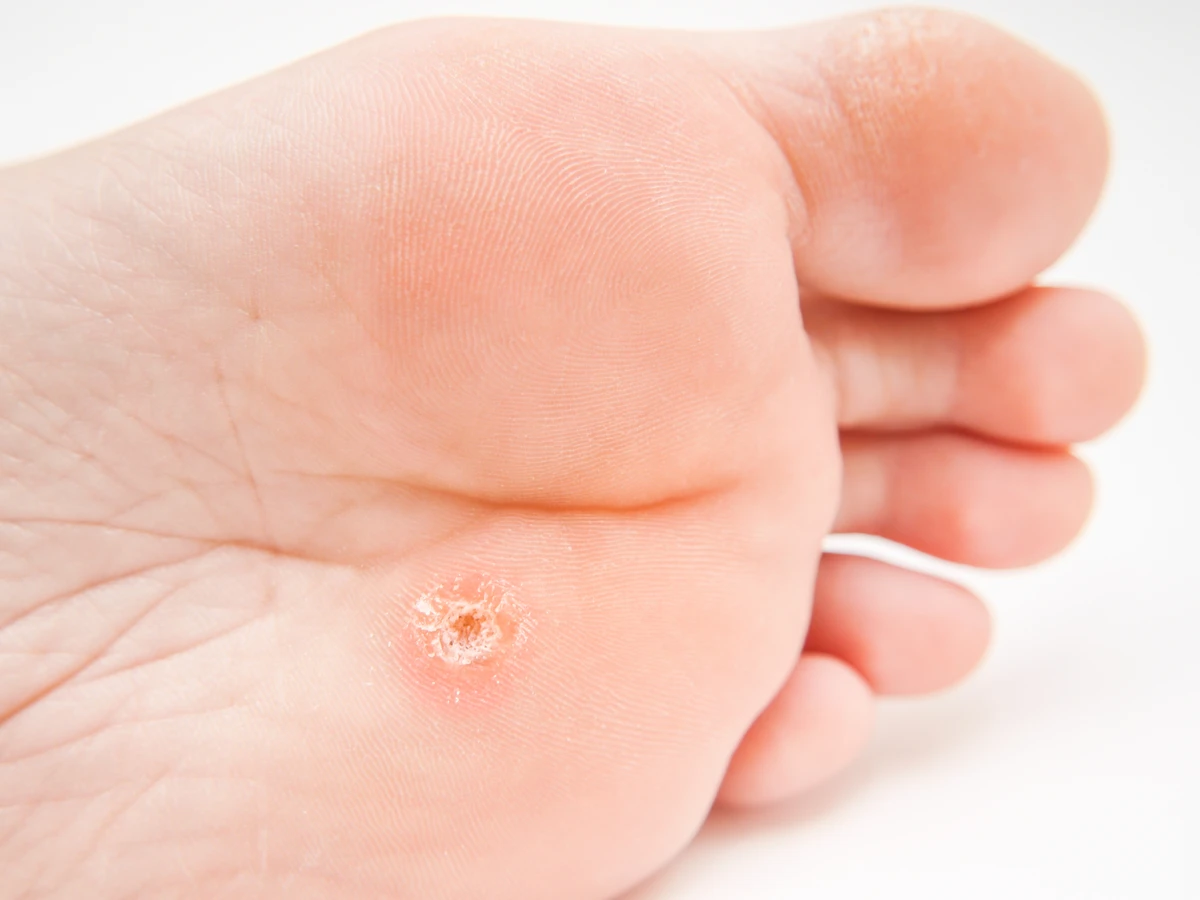
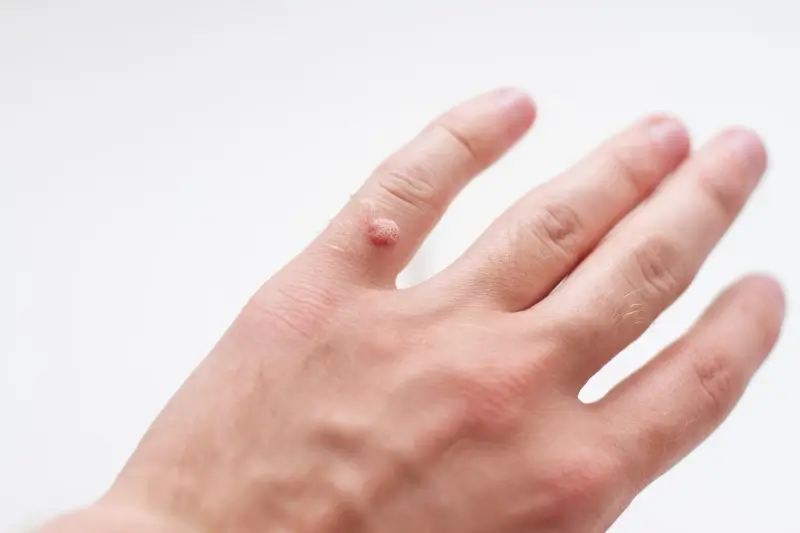
Kurzajki, czyli brodawki wywołane przez wirusa HPV, mogą pojawiać się niemal wszędzie na powierzchni skóry, jednak pewne lokalizacje są przez nie szczególnie preferowane. Jedną z najczęstszych lokalizacji są dłonie i palce. Na dłoniach często obserwujemy brodawki zwykłe, które mają nieregularną, szorstką powierzchnię i mogą występować pojedynczo lub w skupiskach. Na stopach kurzajki przyjmują postać brodawek podeszwowych, które często są bolesne ze względu na ucisk podczas chodzenia. Ich powierzchnia może być pokryta drobnymi czarnymi punktami, które są zatrzymanymi w naskórku naczyniami krwionośnymi. Brodawki podeszwowe często zrastają się ze sobą, tworząc większe, mozaikowe zmiany.
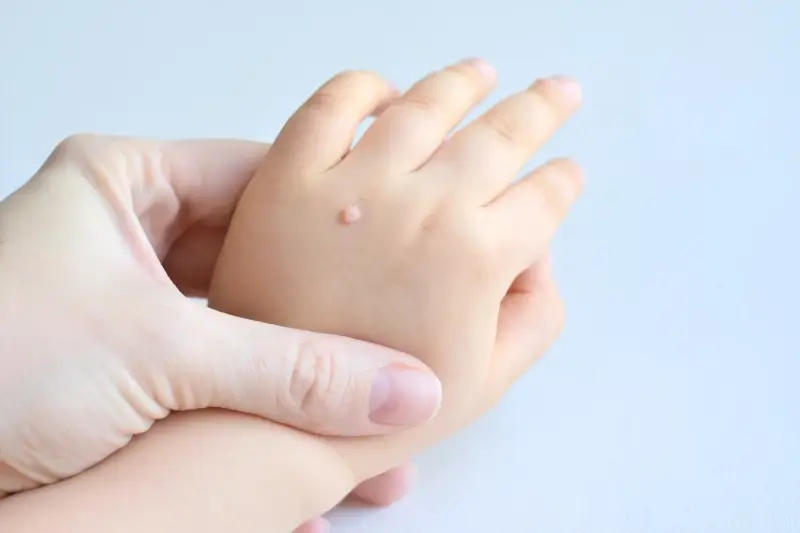
Twarz, zwłaszcza u dzieci, jest kolejnym miejscem, gdzie mogą pojawiać się kurzajki, najczęściej w postaci drobnych, gładkich, cielistych grudek, znanych jako brodawki płaskie. Mogą one występować w skupiskach wzdłuż linii zadrapań. Skóra głowy również może być dotknięta, choć jest to rzadsze. Na łokciach i kolanach, czyli miejscach narażonych na otarcia, mogą pojawiać się brodawki zwykłe. Warto zaznaczyć, że niektóre typy wirusa HPV preferują błony śluzowe, prowadząc do powstawania brodawek narządów płciowych (kłykcin kończystych), które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Zrozumienie specyfiki kurzajek w zależności od lokalizacji jest pomocne w ich identyfikacji i wyborze odpowiedniej metody leczenia.
Jakie są profilaktyczne sposoby zapobiegania powstawaniu kurzajek?
Chociaż całkowite uniknięcie kontaktu z wirusem HPV może być trudne ze względu na jego powszechność, istnieje wiele skutecznych metod profilaktycznych, które mogą znacząco zmniejszyć ryzyko rozwoju kurzajek. Kluczową rolę odgrywa dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z toalety publicznej czy przed jedzeniem, jest podstawowym krokiem. Należy unikać dotykania powierzchni w miejscach o podwyższonym ryzyku zakażenia, a jeśli już do tego dojdzie, umyć ręce.
W miejscach takich jak baseny, sauny czy siłownie, zawsze należy nosić odpowiednie obuwie, na przykład klapki. Pozwala to na stworzenie bariery ochronnej dla stóp przed bezpośrednim kontaktem z potencjalnie skażoną powierzchnią. Unikanie współdzielenia przedmiotów osobistych, takich jak ręczniki, obuwie czy przybory do pielęgnacji paznokci, również jest istotnym elementem profilaktyki. W przypadku osób z tendencją do nadmiernego pocenia się stóp, ważne jest noszenie przewiewnego obuwia i skarpet z naturalnych materiałów, które pomagają utrzymać skórę suchą. Dbając o zdrowy tryb życia, w tym zbilansowaną dietę bogatą w witaminy i minerały, a także odpowiednią ilość snu i redukcję stresu, wzmacniamy naturalną odporność organizmu, czyniąc go mniej podatnym na infekcje wirusowe.
- Zachowanie wysokiego poziomu higieny osobistej, zwłaszcza po wizytach w miejscach publicznych.
- Stosowanie obuwia ochronnego w miejscach takich jak baseny, siłownie i ogólnodostępne prysznice.
- Unikanie pożyczania i dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy klapki.
- Utrzymywanie skóry suchej, szczególnie stóp, poprzez noszenie przewiewnego obuwia i skarpet.
- Wzmacnianie układu odpornościowego poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu.
- Rozważenie szczepień przeciwko wirusom HPV, które mogą chronić przed niektórymi typami wirusa odpowiedzialnymi za powstawanie brodawek.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek?
Chociaż wiele kurzajek można skutecznie leczyć domowymi metodami lub preparatami dostępnymi bez recepty, istnieją pewne sytuacje, w których konsultacja z lekarzem, najlepiej dermatologiem, jest absolutnie wskazana. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub wykazuje inne niepokojące zmiany, może to sugerować inne schorzenie, a nie zwykłą brodawkę. Szczególnie ważne jest, aby nie lekceważyć zmian, które nie ustępują po kilku miesiącach stosowania dostępnych metod leczenia lub które nawracają pomimo podjętych prób ich usunięcia.
Osoby z obniżoną odpornością, na przykład z powodu chorób takich jak HIV, cukrzyca, czy osoby w trakcie chemioterapii lub po przeszczepach organów, powinny skonsultować się z lekarzem przed podjęciem jakichkolwiek prób leczenia kurzajek. Ich układ odpornościowy może mieć trudności z samodzielnym zwalczeniem wirusa, a niektóre metody leczenia mogą być niewskazane. Również w przypadku pojawienia się kurzajek w miejscach szczególnie wrażliwych, takich jak twarz, okolice oczu, narządy płciowe czy okolice odbytu, należy zasięgnąć porady specjalisty. Samodzielne próby usuwania takich zmian mogą prowadzić do powstania blizn lub infekcji. Lekarz będzie w stanie prawidłowo zdiagnozować problem i dobrać najskuteczniejszą i najbezpieczniejszą metodę leczenia, która może obejmować zabiegi kriochirurgiczne, elektrokoagulację, laseroterapię lub aplikację silniejszych środków farmakologicznych.